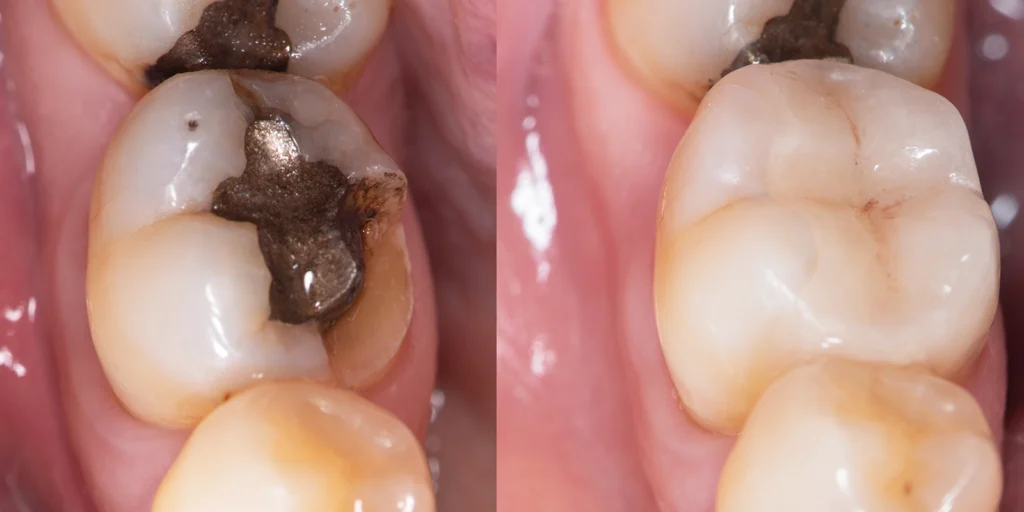
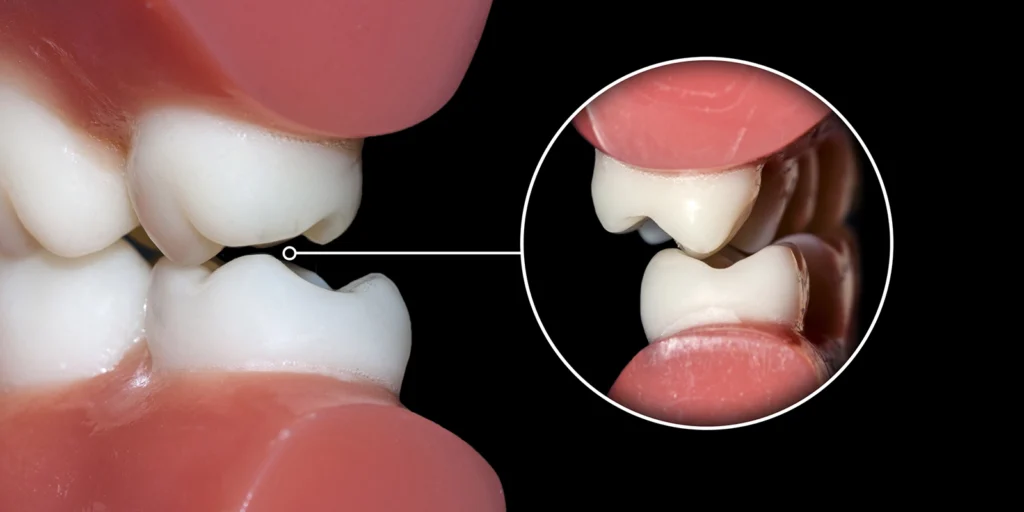
「神経を取った歯なのに、また痛みが出てきた」という経験をお持ちの方もいらっしゃるのではないでしょうか。根管治療は、歯を残すための最後の砦となる重要な治療ですが、実は再治療が必要になるケースも少なくありません。この記事では、根管治療の成功率を左右する要因と、精密な治療を可能にするマイクロスコープの重要性について、歯科医師の視点から詳しく解説します。
根管治療が必要になる理由と
治療の目的
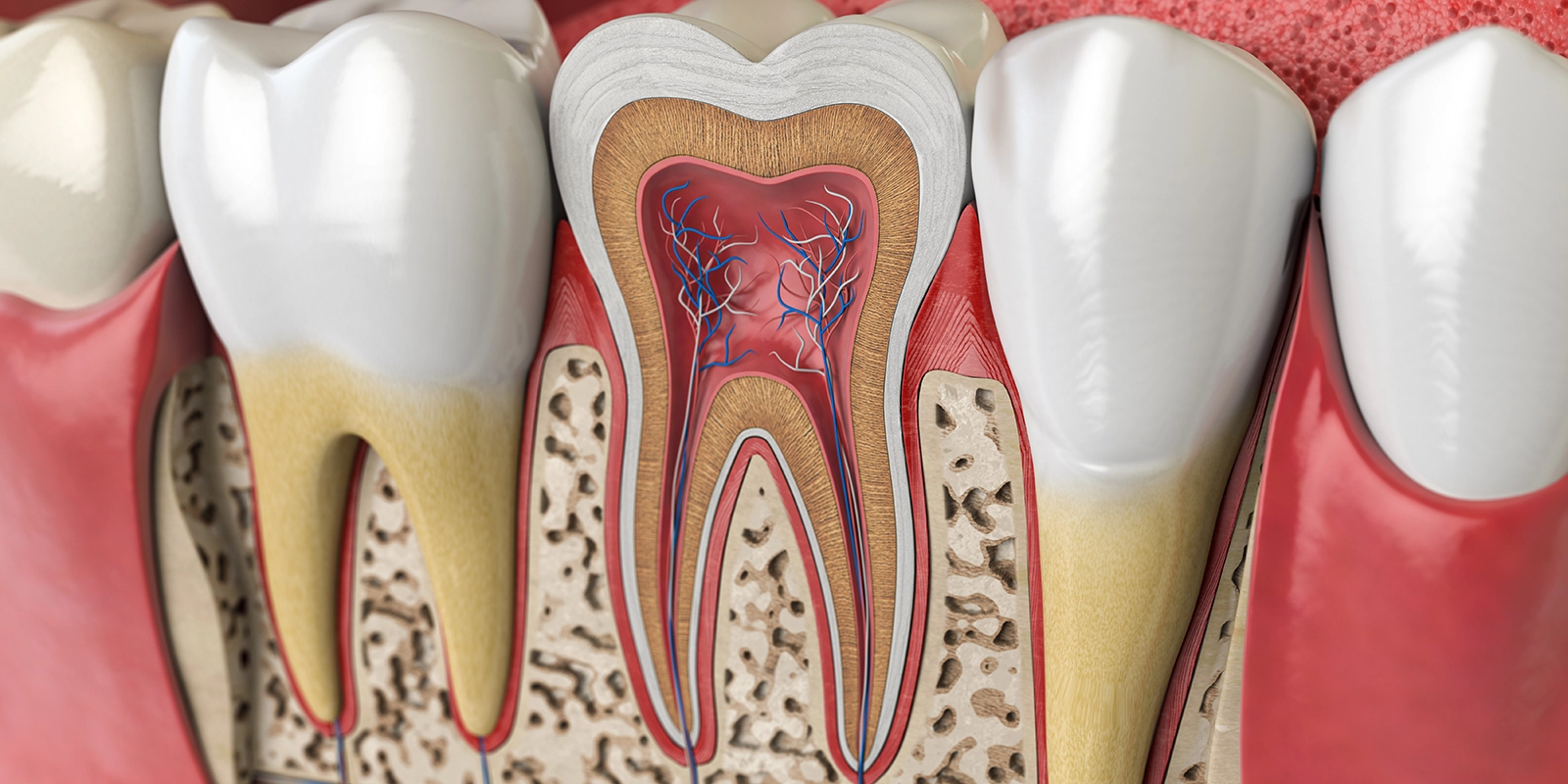
根管治療とは、歯の内部にある「歯髄」という組織を取り除き、根管内を清掃・消毒してから緊密に封鎖する治療です。一般的には「神経を取る治療」として知られていますが、実際には神経だけでなく血管やリンパ管なども含まれる歯髄組織全体を除去します。
根管治療が必要になるケース
根管治療が必要になる主な原因は、虫歯の進行です。虫歯菌が歯の表面のエナメル質を溶かし、その下の象牙質に到達すると、細菌や細菌が産生する毒素が象牙細管という微細な管を通って歯髄に達します。歯髄には豊富な神経と血管が分布しているため、細菌感染が起こると強い痛みを伴う「歯髄炎」という状態になります。
歯髄炎が進行すると、歯髄は壊死し、さらに細菌は根管を通って歯の根の先端まで到達します。その結果、歯の根の周囲の骨に「根尖性歯周炎」という炎症が起こり、腫れや痛み、膿が出るなどの症状が現れます。また、外傷で歯が折れたり、歯に亀裂が入ったりした場合にも、歯髄が感染して根管治療が必要になることがあります。
根管治療の最終的な目標
根管治療の目的は、単に痛みを取り除くことだけではありません。最も重要な目標は、根管内から細菌を徹底的に除去し、再び細菌が侵入しないように完全に封鎖することで、歯の根の周囲の組織を健康な状態に回復させることです。
健康な歯の根の周囲には、「歯根膜」という薄い組織があり、これが歯と骨をつなぐクッションの役割を果たしています。根管治療が成功すると、根の先端の炎症が治まり、この歯根膜が正常に機能するようになります。その結果、歯を長期的に保存することが可能になるのです。
根管治療の成功率を左右する
3つの重要な要因
根管治療の成功率は、実はさまざまな要因によって大きく変わります。ここでは特に重要な3つの要因について解説します。
要因1:根管の複雑な解剖学的構造への対応
歯の根管は、教科書に載っているような単純な形をしていません。実際には、主根管から枝分かれした「側枝」や、根の先端で複雑に分岐した「根尖分岐」、隣接する根管同士をつなぐ「根管峡部」など、非常に複雑な三次元構造を持っています。
例えば、上顎の大臼歯には通常3〜4本の根があり、それぞれに根管が存在します。しかし、1本の根に2本の根管が存在することもあり、これを見逃すと治療が不完全になります。下顎の前歯は根管が1本と思われがちですが、実際には2本の根管が存在することが40%以上の確率で報告されています。
これらの複雑な構造を肉眼だけで確認することは非常に困難です。見逃された根管や清掃が不十分な部分に細菌が残ると、治療後も感染が持続し、再び症状が出現する原因となります。そのため、根管の解剖学的構造を正確に把握し、すべての根管を確実に治療することが成功の鍵となります。
要因2:根管内の徹底的な清掃と消毒
根管内には、壊死した歯髄組織や細菌、細菌が作り出すバイオフィルムなどが存在します。バイオフィルムとは、細菌が自ら産生する多糖体に覆われて形成する膜状の構造で、薬剤に対する抵抗性が非常に高いという特徴があります。
根管治療では、ファイルという針のような器具を使って根管の壁を削り、形を整えながら感染物質を除去します。しかし、根管の形は円形ではなく楕円形や扁平な形をしていることが多く、ファイルが接触しない部分が残ります。このような部分には、次亜塩素酸ナトリウムという強力な消毒薬を使用します。
次亜塩素酸ナトリウムは、タンパク質を分解する作用と強い殺菌作用を持ち、壊死した歯髄組織を溶解しながら細菌を死滅させます。ただし、単に薬液を入れるだけでは不十分で、超音波やレーザーを用いて薬液を根管内に循環させることで、より効果的な消毒が可能になります。また、根管の長さを正確に測定し、根の先端まで適切に清掃することも重要です。長さの測定が不正確だと、清掃不足や根の先端を傷つけるリスクが生じます。
要因3:根管充填の緊密性と歯の補強
根管内を清掃・消毒した後は、「根管充填」という処置で根管内を緊密に封鎖します。この段階で隙間が残ると、唾液中の細菌が根管内に再侵入し、再感染を起こす原因となります。
根管充填には、一般的に「ガッタパーチャ」というゴム状の材料と、シーラーという糊状の材料を組み合わせて使用します。ガッタパーチャを根管の形に合わせて緊密に詰めることで、細菌の侵入経路を遮断します。最近では、加熱したガッタパーチャを流し込む「垂直加圧根管充填法」という技術が用いられることが多く、この方法により側枝などの細かい構造まで封鎖できるようになりました。
また、根管治療後の歯は、歯髄を失うことで栄養供給が途絶え、もろくなります。特に大きな虫歯の治療後は、残っている歯質が薄くなっているため、噛む力で歯が割れてしまうリスクが高まります。歯が縦に割れる「歯根破折」が起こると、多くの場合抜歯が必要になります。そのため、根管治療後は被せ物で歯全体を覆い、補強することが推奨されます。
マイクロスコープが可能にする
精密根管治療

従来の根管治療は、歯科医師の経験と手の感覚に頼る部分が大きく、根管内を直接見ることができませんでした。しかし、マイクロスコープの導入により、根管治療は大きく進化しました。
マイクロスコープとは
マイクロスコープは、歯科用の手術用顕微鏡で、治療部位を3〜20倍程度に拡大して観察できる機器です。強力な照明装置も備えているため、暗い根管内部も明るく照らし出すことができます。
肉眼で見える範囲には限界があります。人間の目の分解能は約0.2mm程度とされていますが、根管の側枝や亀裂などは0.1mm以下の大きさであることも珍しくありません。マイクロスコープを使用することで、肉眼では見えない微細な構造を確認しながら治療を進めることが可能になります。
マイクロスコープによる治療精度の向上
マイクロスコープを使用することで、いくつかの重要な利点が得られます。まず、根管の入り口を正確に見つけることができます。特に石灰化によって根管の入り口が狭くなっている場合や、見落とされやすい第4根管などを発見する確率が高まります。
また、根管内に残存する古い充填材や、折れて残っているファイルの破片なども拡大視野下で確認できるため、これらを安全に除去することが可能になります。再治療が必要なケースでは、このような残存物の除去が治療の成否を分けることもあります。
さらに、歯の亀裂や穿孔(根管の壁に開いた穴)などのトラブルも早期に発見でき、適切な処置を行うことができます。これらの問題を見逃すと、治療後も症状が改善しないばかりか、状態が悪化して抜歯に至ることもあります。
治療時間と成功率の関係
マイクロスコープを使用した精密な根管治療では、1本の歯の治療に1〜2時間程度かかることも珍しくありません。これは、肉眼での治療と比べると長い時間です。しかし、この時間をかけて丁寧に治療することで、再治療のリスクを大幅に減らすことができます。
研究によると、マイクロスコープを使用した根管治療の成功率は90%以上と報告されており、肉眼での治療と比較して明らかに高い成功率を示しています。特に複雑な解剖学的構造を持つ歯や、再治療のケースでは、その差はさらに顕著になります。
当院ではマイクロスコープを完備しており、できる限り歯を残すための精密な根管治療を提供しています。一度の治療で確実に治すことを目指し、再発のリスクを最小限に抑える取り組みを行っています。
根管治療後の
歯を長持ちさせるために

根管治療が成功した後も、その歯を長く使い続けるためには注意が必要です。
適切な被せ物による保護
根管治療後の歯は、前述のように栄養供給が途絶えてもろくなっています。そのため、治療後は速やかに被せ物で保護することが重要です。仮の詰め物のまま長期間放置すると、歯が割れたり、再び細菌感染を起こしたりするリスクが高まります。
被せ物の種類にもよりますが、金属やセラミックで歯全体を覆う「クラウン」という形態が、歯を補強する効果が最も高いとされています。特に奥歯など、強い噛む力がかかる部分では、クラウンによる補強が推奨されます。
定期検診による早期発見
根管治療が成功しても、将来的に再び問題が生じる可能性はゼロではありません。被せ物の適合が悪くなって隙間から細菌が侵入したり、歯根に新たな亀裂が生じたりすることがあります。
定期検診では、レントゲン写真で根の先端の状態を確認し、異常な影が出ていないかをチェックします。また、噛んだときの違和感や、歯茎の腫れなどの症状がないかも確認します。問題を早期に発見できれば、再治療による対処が可能ですが、発見が遅れると抜歯が必要になることもあります。
他の歯への影響を防ぐ
根管治療が必要になる最大の原因は虫歯です。つまり、虫歯を予防することが、根管治療が必要な歯を増やさないための最善の方法です。毎日の適切なブラッシングとフロスの使用に加えて、定期的な歯科検診でのクリーニングと、必要に応じたフッ素塗布などの予防処置が重要です。
また、一度根管治療を行った歯の隣の歯は、虫歯のリスクが高い傾向があります。これは、治療済みの歯と隣の歯の間に食べ物が詰まりやすくなったり、清掃が不十分になったりするためです。特にこれらの部分は念入りにケアする必要があります。
当院では予防歯科を軸に考えており、治療だけでなく再発防止にも力を入れています。一度治療した歯が再び悪くなることのないよう、患者さん一人ひとりに合わせた予防プログラムを提案しています。
よくある質問
Q.根管治療は何回くらい通院が必要ですか?
根管治療の通院回数は、歯の状態や根管の数によって異なります。初めての根管治療で感染が軽度の場合は2〜3回で終わることもありますが、感染が重度の場合や再治療のケースでは5〜6回以上かかることもあります。根管内の細菌を確実に除去するためには、複数回に分けて消毒を繰り返す必要があるためです。
各回の治療では、根管内を清掃・消毒した後に仮の蓋をして、次回までに根管内が無菌に近い状態になるのを待ちます。痛みや腫れが強い場合は、それらの症状が落ち着くまで治療を進められないこともあります。
Q.根管治療中に痛みが出ることはありますか?
治療中は麻酔をするため、ほとんどの場合痛みを感じることはありません。ただし、炎症が非常に強い急性期には、麻酔が効きにくいことがあります。
また、治療後に麻酔が切れてから、鈍い痛みや違和感が2〜3日続くことがあります。これは、治療によって根の周囲の組織が刺激されたためで、通常は痛み止めでコントロール可能です。もし激しい痛みが続く場合は、再度受診していただく必要があります。治療中に根の先端から薬液や器具が飛び出してしまったり、感染が広がったりした場合には、一時的に症状が悪化することもあるためです。
Q.神経を取った歯でも虫歯になりますか?
はい、神経を取った歯でも虫歯にはなります。根管治療で除去するのは歯の内部の歯髄組織であり、歯そのものは残っています。虫歯は歯の表面から進行するため、神経の有無に関わらず発生します。むしろ、神経を取った歯は痛みを感じないため、虫歯が進行しても気づきにくいという問題があります。被せ物の縁から虫歯が進行し、気づいたときには歯の根元まで虫歯が広がっているケースも少なくありません。
そのため、根管治療後の歯こそ、定期的な検診と丁寧なケアが重要になります。
Q.根管治療をしても治らない場合はどうなりますか?
通常の根管治療で症状が改善しない場合、いくつかの選択肢があります。一つは「外科的歯内療法」と呼ばれる方法で、歯茎を切開して根の先端を直接処置する「歯根端切除術」があります。
この方法では、根の先端の感染部位を外科的に除去し、根管を根の先端側から封鎖します。もう一つは「意図的再植術」という方法で、一度歯を抜いて口の外で根の先端を処置してから元の位置に戻す治療法です。これらの方法でも改善しない場合や、歯根破折が起きている場合には、残念ながら抜歯が必要になります。抜歯後は、インプラント、ブリッジ、入れ歯などで失った歯の機能を回復させます。
Q.マイクロスコープを使った治療は費用が高いのでしょうか?
マイクロスコープを使用した根管治療の費用は、保険診療の場合は通常の根管治療と同じ料金で受けられます。
ただし、より精密な治療を希望される場合には、自費診療での根管治療という選択肢もあります。自費診療では、より多くの時間をかけて丁寧に治療を行うことができ、使用する材料や器具も制限がないため、最高水準の治療を提供できます。費用は歯の種類や難易度によって異なりますが、一般的に5万円〜15万円程度が相場です。一見高額に感じるかもしれませんが、再治療のリスクを大幅に減らし、歯を長期的に保存できることを考えると、結果的には費用対効果の高い選択といえます。