歯ぎしり・食いしばりが歯に与えるダメージとナイトガードによる保護のメカニズム
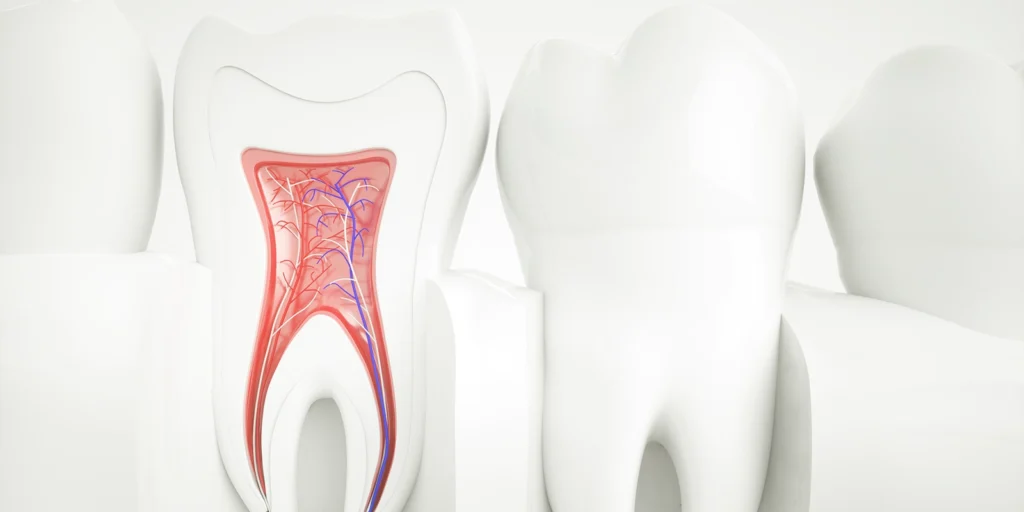
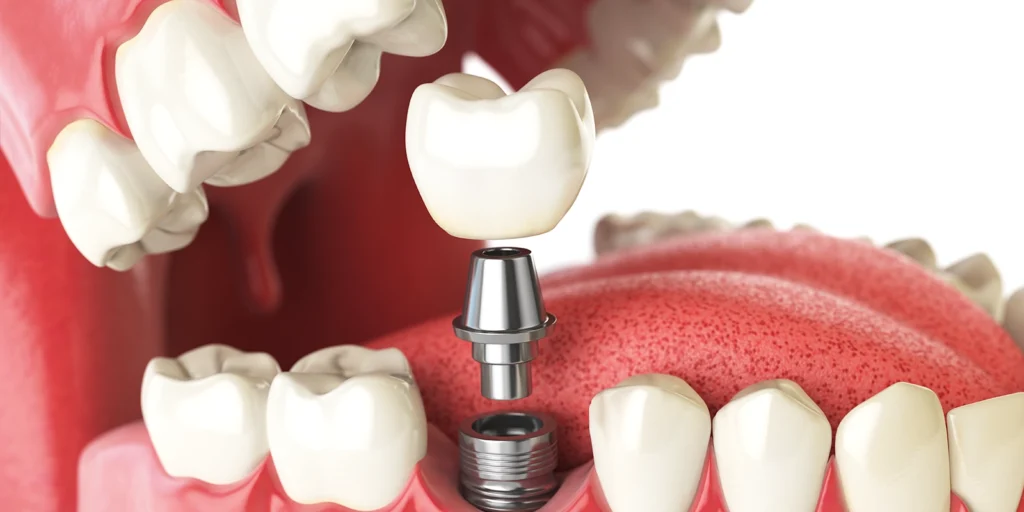
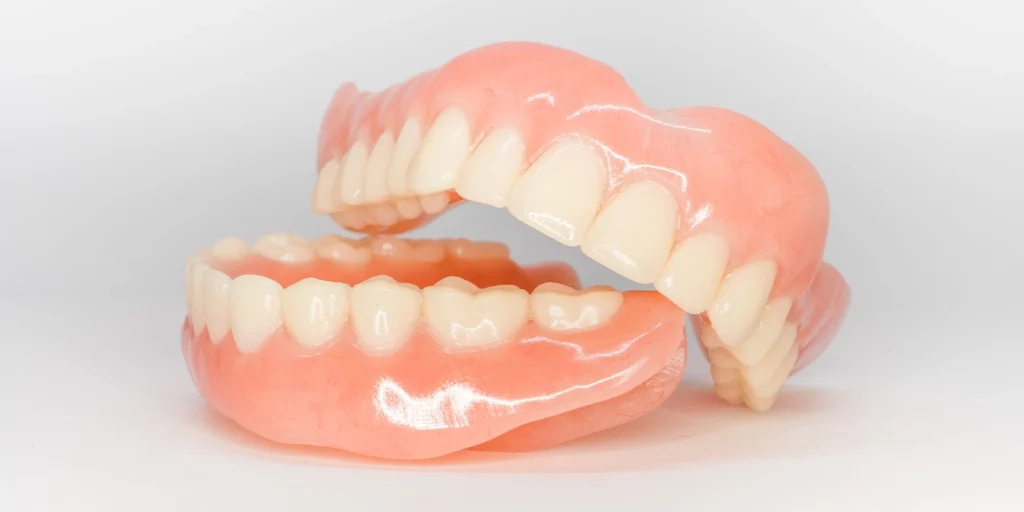
「朝起きると顎が疲れている」「歯がすり減ってきた気がする」「家族から寝ている間の歯ぎしりを指摘された」といった経験はありませんか。これらは、歯ぎしりや食いしばりという習慣が背景にある可能性があります。これらの習慣は、歯科用語では「ブラキシズム」と総称され、自覚がないまま長期間続くことで、歯や顎にさまざまなダメージを与えます。 この記事では、ブラキシズムが口腔組織に与える影響と、ナイトガード(マウスピース)による保護の仕組みについて、歯科医師の視点から詳しく解説します。 ブラキシズム(歯ぎしり・食いしばり)の3つのタイプ ブラキシズムは、無意識のうちに上下の歯を接触させたり、強く噛みしめたりする習慣の総称で、3つのタイプに分類されます。 グラインディング(すり合わせ型) 上下の歯をギリギリと擦り合わせる動作で、最も典型的な「歯ぎしり」のイメージに近いタイプです。睡眠中に起こることが多く、本人は気づかないことがほとんどです。 研究によると、グラインディング時の咬合力は、通常の咀嚼時の数倍に達することがあり、最大で100kg以上の力が歯にかかるとされています。 クレンチング(食いしばり型) 音を伴わず、上下の歯を強く噛みしめるタイプです。日中に集中作業やストレス下で無意識に行われることが多く、デスクワークやスマートフォン操作中に起こりやすい傾向があります。音がしないため周囲も本人も気づきにくく、長期間放置されやすいのが特徴です。 タッピング(カチカチ型) 上下の歯を小刻みにカチカチと打ち合わせる動作です。グラインディングやクレンチングと比べると頻度は低いですが、神経性の習癖として現れることがあります。 これらは単独で起こることもあれば、複合的に起こることもあります。日中の食いしばり(TCH:Tooth Contacting Habit)は、夜間の歯ぎしりとは別の問題として近年注目されており、本来上下の歯は安静時にわずかな隙間(2〜3mm)があるのが正常とされています。 ブラキシズムが歯と口腔組織に与えるダメージ ブラキシズムは長期間続くことで、口腔内のさまざまな組織に物理的なダメージを与えます。 歯の表面と根元が受けるダメージ 歯の表面を覆う「エナメル質」は人体で最も硬い組織ですが、長年にわたる過度な咬合力には耐えられません。グラインディングを続けると、奥歯の咬合面や前歯の切端が平坦に削れていき、本来の解剖学的な凹凸が失われます。 エナメル質の下には「象牙質」という軟らかい層があり、これが露出すると冷たいものや甘いものがしみる「知覚過敏」の症状が現れます。 また、歯の根元にくさび状の欠損が生じることがあります。これは「アブフラクション」と呼ばれ、強い咬合力によって歯が微細にたわみ、根元のエナメル質が剥がれ落ちる現象です。歯ブラシによる摩耗とは別のメカニズムで、ブラキシズムの方に特徴的に見られます。 歯のヒビ(クラック)と破折 過度な咬合力は、歯の内部に微細なヒビ(クラック)を生じさせます。初期には肉眼で確認できないほど細いヒビですが、ブラキシズムが続くと徐々に広がり、最終的には歯が縦に割れる「歯根破折」につながることもあります。 歯根破折が起こると保存が困難になり、抜歯を選択せざるを得ないケースが多くあります。 特にリスクが高いのは、過去に神経を取った歯です。神経を失った歯は栄養供給が途絶えてもろくなっており、研究によると、神経のある歯と比べて破折のリスクが約9倍高いとされています。 歯周組織と補綴物への影響 ブラキシズムによる過度な側方力は、歯を支える歯槽骨にも影響を及ぼします。歯周病がある方では、骨吸収が加速して歯のぐらつきが早く進行する「咬合性外傷」と呼ばれる状態が起こります。 また、歯茎が下がる「歯肉退縮」もブラキシズムによって悪化します。被せ物や詰め物といった補綴物にも大きな負担がかかり、セラミックの破損、金属の変形、コンポジットレジンの欠け、インプラント上部構造の破折などが起こりやすくなります。 せっかく時間と費用をかけて治療した歯が、ブラキシズムによって短期間で再治療が必要になるケースも珍しくありません。 ナイトガード(マウスピース)の保護メカニズム ナイトガードは、ブラキシズムによる歯と顎へのダメージを軽減する装置で、就寝時に装着するのが一般的です。 ソフトタイプとハードタイプの違い ナイトガードには大きく分けて2種類あります。ソフトタイプは弾力のある柔らかい素材で作られ、装着感が良く価格も比較的抑えられますが、強い咬合力に対しては数ヶ月で穴が開いたり変形したりすることがあります。 軽度のブラキシズムや、初めてナイトガードを使用する方に向いています。 一方、ハードタイプは硬質レジンで作られ、耐久性が高く、咬合の高さを正確にコントロールできるため、中等度から重度のブラキシズムに適しています。 歯科医師による精密な咬合調整が可能で、長期使用に耐えますが、装着感に慣れるまで時間がかかることがあります。 物理的緩衝と咬合的意義 ナイトガードの最も基本的な役割は、上下の歯の間に介在することで直接的な歯と歯の接触を防ぎ、エナメル質の摩耗や破折を物理的に防ぐことです。さらに重要なのが、咬合の「フラットな接触」を実現する役割です。 歯科医師が調整したナイトガードでは、上下のすべての歯が均等に接触し、特定の歯にだけ過度な力が集中することを防ぎます。咬合の高さを変えることで咀嚼筋の緊張を緩和する効果も期待でき、これは「スプリント療法」とも呼ばれ、顎関節症の治療にも応用されています。 寿命と交換時期 ナイトガードの寿命は、素材とブラキシズムの強さによって異なります。ソフトタイプで6ヶ月〜1年、ハードタイプで2〜5年程度が目安です。 表面に深い摩耗痕が見られる、穴が開いている、装着感が悪化した、噛み合わせが変わったといったサインがあれば、交換のタイミングです。 定期的に歯科医院でチェックを受け、必要に応じて調整や作り直しを行うことが、長期的な保護効果を維持する上で重要です。 補完的な治療アプローチ ナイトガード以外にも、ブラキシズムへのアプローチには複数の選択肢があります。 咬合調整は、特定の歯だけが強く当たっている状態を改善し、咬合力を均等に分散させる処置です。 咬筋(頬の側面にある咀嚼筋)が過度に発達して食いしばりが強い症例では、咬筋へのボトックス注射により、筋肉の活動を一時的に抑制する治療が選択されることもあります。効果は3〜6ヶ月持続するため、定期的な再投与が一般的です。 日中の食いしばり(TCH)に対しては、行動変容のアプローチが有効です。パソコンや冷蔵庫など目につく場所に「歯を離す」と書いた付箋を貼り、目に入るたびに上下の歯を離す習慣をつけることで、無意識の食いしばりを減らすことができます。 ストレスがブラキシズムの背景にある場合は、生活習慣の見直しやリラクゼーション法の導入も併せて検討します。 当院での診断と治療の流れ ブラキシズムの診断では、まず詳細な問診を行い、自覚症状や生活習慣、ストレスの状況を確認します。次に口腔内検査で、歯の摩耗パターン、ヒビの有無、補綴物の状態、歯肉退縮、咬筋の発達度などを評価します。 当院では歯科用CTを完備しており、骨格や顎関節の状態を三次元的に評価することで、より精密な診断が可能です。マイクロスコープを用いることで、肉眼では確認しにくい歯のヒビ(クラック)の有無も詳しく観察できます。 ナイトガードを作製する際は、精密な型取りと咬合採得を行い、患者様一人ひとりの口腔の状態に合わせて調整します。 総合歯科として幅広い症例に対応する当院では、ブラキシズムによって生じた歯の摩耗や補綴物の破損に対する修復治療、咬合調整、咬筋ボトックスなど、複数の選択肢を組み合わせた包括的なアプローチが可能です。 予防歯科を軸とする方針として、ブラキシズムによる将来的な歯のトラブルを未然に防ぐサポートを大切にしています。 よくある質問 Q.自分が歯ぎしりをしているかどうか、自分で気づくことはできますか? A.睡眠中の歯ぎしりは本人が気づくことは難しく、家族からの指摘で発覚することが多いです。ただし、いくつかのサインから推測することは可能です。 朝起きた時の顎の疲れや痛み、頬の内側に歯型がついている、こめかみや顎周辺の頭痛、歯の摩耗、知覚過敏の症状などです。これらが当てはまる場合は、歯科医院で口腔内を診査してもらうことで、ブラキシズムの有無を客観的に評価できます。 Q.ナイトガードは保険適用されますか? A.歯ぎしりや食いしばりに対して作製するナイトガードは、原則として健康保険の適用対象です。3割負担の場合、5,000〜6,000円程度が目安です。審美性を重視した特殊な素材や、より高精度な設計を希望する場合は自費診療となることもあります。 Q.ナイトガードを装着すると、歯並びが変わることはありませんか? A.適切に作製・調整されたナイトガードであれば、歯並びが変わることはほとんどありません。むしろ、ブラキシズムによる歯の移動や摩耗を防ぐ効果があります。 ただし、フィット感が悪いまま長期間使用すると、稀に歯の位置に影響が出ることがあるため、定期的な歯科医院でのチェックが重要です。 Q.日中の食いしばりにもナイトガードは有効ですか? A.日中の食いしばり(TCH)に対しても、薄型のマウスピースを装着する治療が選択されることがあります。ただし、日中は仕事や会話、食事などがあるため、就寝時のように長時間の装着は難しいことが多いです。 日中のTCHには行動変容(歯を離す習慣をつけること)が中心的なアプローチとなり、必要に応じて咬筋ボトックスや咬合調整が補完的に用いられます。 Q.ナイトガードを使い始めて顎が痛くなったのですが、続けても大丈夫ですか? A.装着初期には軽い違和感や顎の疲労感を感じることがありますが、通常は1〜2週間で慣れてきます。しかし、明らかな痛みが続く場合は、ナイトガードの咬合が合っていない可能性があります。 特定の歯だけが強く当たっていたり、装置の高さが不適切だったりすると、かえって顎関節に負担がかかることがあります。痛みが続く場合は使用を中断し、早めに歯科医院で調整を受けてください。
2026.05.29